Coxartroza(artroza articulației șoldului) este un tip de artroză deformantă a articulațiilor, care este o boală cronică neinflamatoare care afectează articulațiile șoldului (una sau ambele în același timp). Această boală are un caracter degenerativ-distrofic. Aceasta înseamnă că cartilajul care formează articulația șoldului suferă modificări degenerative, modificând în același timp și suprafețele oaselor. În plus, se formează excrescențe osoase (osteofite), articulația se deformează, volumul de mișcare în articulația afectată scade și devin extrem de dureroase și incomode.
Articulația șoldului este una dintre cele mai mari articulații din corpul nostru. Datorită lui, o funcție motrică foarte importantă este îndeplinită în corpul uman și, de asemenea, este responsabil pentru a se asigura că corpul nostru este capabil să se miște. Dacă articulația șoldului se îmbolnăvește, atunci acest lucru afectează întregul corp în ansamblu și împiedică o persoană să trăiască liniștită, să meargă, să nu mai vorbim de sport. Foarte des vedem persoane în vârstă care sunt forțate să se bazeze pe un baston din cauza unei boli a articulației șoldului.
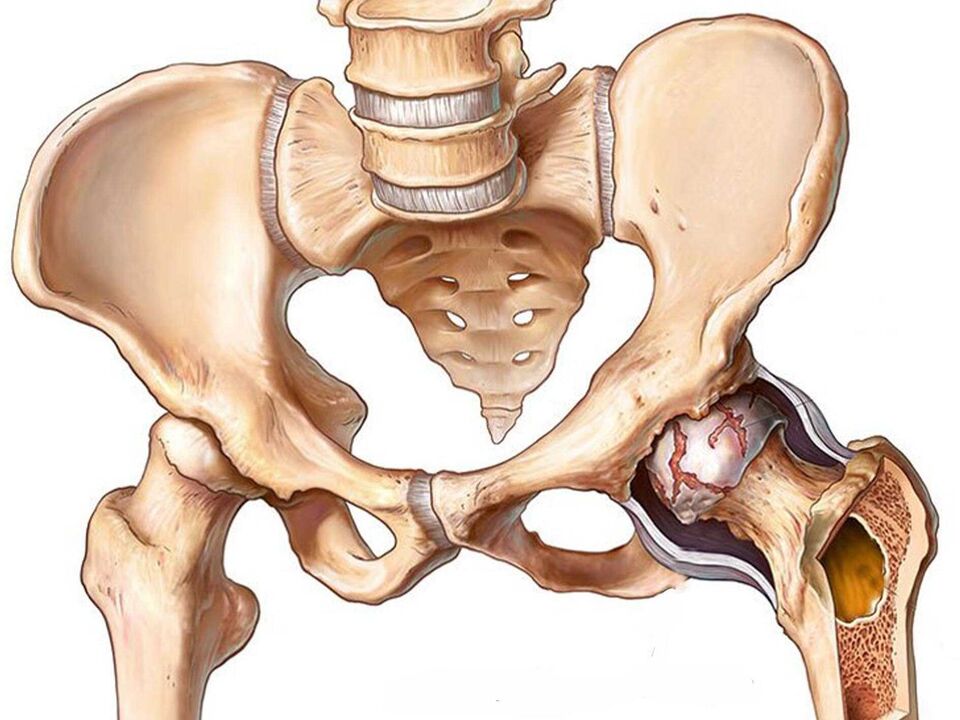
În ciuda faptului că articulația șoldului este extrem de masivă și puternică, în același timp este destul de vulnerabilă, mai ales în timp. Durerea articulațiilor șoldului reduce semnificativ calitatea vieții umane.
Coxartroza (artroza articulației șoldului)se situează ferm pe locul doi în rândul artrozei articulațiilor în ceea ce privește frecvența cazurilor diagnosticate după gonartroză (artroza articulației genunchiului).
Clasificarea coxartrozei (artroza articulației șoldului)
S-a întâmplatcoxartrozaatât primare cât și secundare.
- Cauza coxartrozei primare este în principal uzura inevitabilă a articulațiilor șoldului în cursul vieții și afectează de obicei oamenii după vârsta de 40 de ani.
- Cauzele coxartrozei secundare sunt de obicei următoarele boli: luxația femurală congenitală, mase necrotice ale osului șoldului în regiunea capului acestuia, boala lui Peter, traumatizarea articulației șoldului anterioare, boli inflamatorii ale articulației șoldului. în careartroza articulației șolduluipoate afecta fie o articulație separat, fie ambele.
Există mai multe tipuri de coxartroză:
- Displazic (este o patologie congenitală și se caracterizează prin subdezvoltarea articulației).
- Involutiv (tipic pentru persoanele din categoria de vârstă mai înaintată și este asociat cu schimbări legate de vârstă).
- Postinfecțios (a fost precedat de artrită reumatoidă purulentă sau purulent-alergică).
- Boală datorată bolii Peters (dezvoltarea osteocondropatiei în capul femurului).
Coxartroza din cauza traumatismelor (fracturi ale gâtului și capului osului (femural)).- Coxartroză datorată tulburărilor metabolice (metabolism).
- Dishormonal (luarea de glucocorticosteroizi, antidepresive pentru o lungă perioadă de timp).
- Idiopatic (a cărui cauză nu a putut fi stabilită).
Simptome de coxartroză (artroză a articulației șoldului)
Pentru a descrie corect simptomele coxartrozei, trebuie luate în considerare simultan etapele bolii, deoarece simptomatologia depinde de stadiul bolii.
Stadiile coxartrozei (artroza articulației șoldului)
În total, există trei etape ale coxartrozei (artroza articulației șoldului):
- Etapa 1 a coxartrozei. Acesta este stadiul inițial al bolii, în care simptomele sunt încă ușoare. Articulația în această etapă nu doare prea mult și durerea apare numai după efort fizic, cum ar fi ridicarea de obiecte grele sau jogging, drumeții pe distanțe lungi. După ce persoana se odihnește, durerea dispare. De asemenea, pacientul poate dezvolta șchiopătare dacă, de exemplu, merge mai mult de doi kilometri pe jos. Crește durerea la urcarea scărilor. Volumul motor al articulației scade ușor sau se păstrează. Examenul cu raze X poate arăta doar mici modificări ale structurilor osoase.
- Etapa a 2-a a coxartrozei. Această etapă se dezvoltă în absența tratamentului primei etape. La simptomele de mai sus, se adaugă o fisură specifică (crunch) în articulație. Durerea devine mai intensă și începe să iradieze în zona inghinală și se poate extinde și la coapsă și genunchi. În această etapă, nu numai mișcările puternice, ci și orice mișcări pot provoca simptome de durere, chiar și o ușoară sarcină asupra articulației șoldului. Chiar și ridicarea din pat sau rotirea trunchiului poate provoca durere. Exista tensiune in muschii periarticulari, care nu dispare nici macar noaptea, asa ca pacientii se plang adesea ca doare coapsa noaptea. O persoană poate începe să șchiopăteze chiar și după plimbări minore (până la 500 de metri). În acest stadiu, boala obligă deja o persoană să se bazeze pe un baston atunci când merge. Limitarea mișcărilor în articulație devine mai pronunțată. Conform rezultatelor diagnosticului cu raze X, se determină osteofitele emergente.
- Al 3-lea stadiu de coxartroză. Etapa finală a bolii. În acest stadiu, durerea devine permanentă și chinuie pacientul. Orice mișcare, chiar și cea mai slabă, crește de câteva ori simptomele durerii. În acest stadiu, articulația șoldului este complet imobilizată. Masa musculară din coapsă și fese este redusă din cauza distrofiei musculare, care este foarte vizibilă. Caracteristică este imposibilitatea stării directe a pacientului, în timp ce corpul va fi înclinat. Orice artroză duce la formarea unei contracturi (poziție de flexie), în acest caz, contractura se formează și datorită faptului că fibrele musculare sunt în tensiune constantă, în timp ce piciorul de pe partea laterală a leziunii devine mai scurt. Ca urmare a faptului că articulația șoldului este imobilizată, întregul picior încetează să-și îndeplinească funcția motorie, ceea ce are un efect foarte negativ și duce la leziunea lor osteocondrotică. În plus, coloana vertebrală are de suferit, există senzații de disconfort și durere în regiunea sacră.
Cauzele coxartrozei (artroza articulației șoldului)
Principalele cauze ale coxartrozei:
- Modificări ale articulației legate de vârstă. Tipic pentru persoanele în vârstă. Articulația șoldului se uzează în timp, încetează să-și mai îndeplinească funcțiile în timp, „se usucă", ceea ce duce la scăderea funcției sale de absorbție a șocurilor și la frecarea oaselor care formează articulația unul față de celălalt.
- Leziune a articulației șoldului. Cea mai frecventă leziune în rândul persoanelor din această grupă de vârstă este o fractură a colului femural, care amenință cu handicap în absența unui tratament adecvat. Articulația poate fi rănită la orice vârstă, dar persoanele în vârstă sunt mai predispuse să sufere.
- Metabolism perturbat. Acest lucru este tipic pentru persoanele cu antecedente de tulburări metabolice și boli asociate cu metabolismul afectat.
- Încălcarea stării hormonale. Este mai caracteristic femeilor, în special celor care iau antidepresive și glucocorticosteroizi de mult timp.
- Anomalii ereditare în dezvoltarea sistemului musculo-scheletic, precum și anomalii congenitale. Din păcate, în acest moment, un număr destul de mare de copii se nasc cu patologii congenitale ale sistemului musculo-scheletic și nervos. În ceea ce privește anomaliile în dezvoltarea articulației șoldului, aceasta poate include displazia acesteia, în care nu se dezvoltă mai multe structuri ale articulației.
- Artrita sistemica. Deteriorarea mai multor articulații poate duce, de asemenea, la deteriorarea articulației șoldului. În acest caz, unul dintre principalii factori de risc va fi prezența unui proces inflamator.
- Afecțiuni reumatice și artrită cronică. Toate acestea pot duce și la apariția durerii în articulația șoldului. Astfel de boli care provoacă durere în articulația studiată includ: reumatismul; artrita reumatoida; spondiloartropatie; artrita reumatoidă juvenilă.
- Înfrângerea osteocondrozei. Osteocondroza coloanei vertebrale este o boală destul de comună și gravă, care, pe lângă coloana vertebrală, poate „dezactiva" alte structuri ale corpului nostru, în special articulația șoldului.
- Mușchii și ligamentele articulației. Deteriorarea acestor structuri poate fi, de asemenea, rezultatul proceselor degenerative și distrofice din articulația șoldului.
- Leziuni infecțioase atât ale articulației în sine, cât și ale femurului. Astfel de leziuni sunt foarte grave, deoarece duc la consecințe grave și uneori sunt dificil de tratat. Poate apărea osteomielita, care pur și simplu „mânâncă" sau „dizolvă" țesutul osos. De asemenea, pot apărea leziuni tuberculoase și, mai des, o astfel de localizare apare la copiii din perioada pre-puberală. Abcese în zona pelviană, care este cel mai adesea rezultatul unui proces infecțios netratat sau prost tratat, de exemplu, cu apendicită, procese inflamatorii, mai ales când vine vorba de organele genitale ale femeilor (boala ovariană), dezvoltarea unui abces în zona adâncirii ischiorectale, ceea ce duce la tulburări de mers (aspect de șchiopătură). În cele mai multe cazuri, durerea și șchiopătarea sunt rezultatul compresiei sau leziunilor nervilor din apropiere (sciatici sau obturatori).
- Neoplasme de natură malignă. Destul de rar, neoplasmele maligne afectează articulația șoldului și oasele din jurul acesteia, deoarece mai des cauza bolii este metastaza din alte zone maligne, de exemplu, cu cancerul de sân sau pulmonar.
- Îngustarea lumenului aortei și arterelor iliace (stenoza și ocluzia acestora). În același timp, articulația primește din ce în ce mai puțini nutrienți necesari funcționării normale, ceea ce duce la degenerarea acesteia.
Grup de risc pentru coxartroză (artroza articulației șoldului)
Principalul grup de risc poate include următoarele categorii de persoane și factori nocivi:
- Persoanele în vârstă. Această boală este tipică persoanelor în vârstă, vârstnicilor, deoarece apar procese de degenerare care apar tocmai în această perioadă de vârstă.
- Femeie. Potrivit statisticilor, femeile sunt mai predispuse la probleme cu articulațiile șoldului.
- Persoanele supraponderale sau obeze.
- Traumă anterioară la una sau ambele articulații ale șoldului.
- Predispoziție ereditară la acest tip de boli și anomalii congenitale în dezvoltarea articulației șoldului.
- Prezența în trecut a leziunilor infecțioase, cum ar fi abcesele, necroza aseptică a capului osului șoldului, osteomielita și așa mai departe.
- Muncă fizică grea.
- Rezidenți de vară care au un risc extrem de mare de a dezvolta coxartroză.
Prevenirea coxartrozei (artroza articulației șoldului)
Principalele măsuri pentru prevenirea coxartrozei sunt următoarele:
- Activitate fizică dozată. Este important să faceți gimnastică și să frământați articulația pentru a preveni dezvoltarea proceselor patologice în ea și îmbătrânirea mai lentă. Acest lucru va ajuta nu numai la îmbunătățirea stării articulației șoldului, ci și a întregului corp.
- Dacă există tulburări metabolice, acestea trebuie corectate. Pentru a face acest lucru, trebuie să contactați un specialist.
- Ai grijă la greutatea ta. Nu uitați că articulația șoldului suportă deja o sarcină mare, aproape întregul corp, așa că nu ar trebui să interferați cu ea pentru a-și îndeplini funcțiile. În plus, multă greutate va pune atât de multă presiune asupra articulațiilor, încât acestea se vor prăbuși treptat. Persoanele supraponderale sunt, de asemenea, predispuse la tulburări metabolice.
- Evitați întoarcerile ascuțite ale corpului, mai ales dacă nu sunteți încălzit și nu sunteți pregătit, acest lucru vă va împiedica să vă răniți capul și gâtul femurului.
- Este mai bine, desigur, să alegeți sportul în care sunt cele mai puțin periculoase leziuni articulare, precum înotul sau yoga, mai ales dacă există predispoziții ereditare sau anomalii de dezvoltare.
- O predispoziție la boli articulare presupune o manipulare atentă a acestora, precum și deplasări regulate la medic pentru a nu rata posibila dezvoltare a unei boli sau a oricărui alt proces patologic în articulație.
- Dacă un copil este diagnosticat cu displazie de șold, acesta trebuie tratat și imediat! Este mai bine să lași copilul să fie imobilizat câteva săptămâni la o vârstă fragedă decât să sufere toată viața.
- Tratamentul în timp util al bolilor infecțioase, în special a celor care amenință să se răspândească la articulația șoldului.
Diagnosticul de coxartroză (artroza articulației șoldului)
La diagnosticarea coxartrozei, este foarte important să se găsească cauza care a provocat-o. La urma urmei, așa cum am discutat deja mai sus, există multe motive, sunt diverse șitratamentul osteoartritei de șold, respectiv, vor diferi radical. Uneori nu este atât de ușor, iar uneori nu este deloc posibil. Se pune accent pe studiul manifestărilor bolii și pe selectarea tratamentului adecvat.
În primul rând, pacientul este intervievat cu atenție de către medic, studiind în detaliu plângerile, cauzele bolii, povara ereditară, prezența leziunilor și așa mai departe. Este foarte important să aveți plângerile descrise mai sus și cât timp au fost observate la pacient.
După interviu, medicul examinează personal zona afectată pentru prezența modificărilor inflamatorii, trofice, deformări, scurtarea membrelor, asimetrii și așa mai departe. Și copiii pot avea un simptom de „clic".
Un punct important îl reprezintă metodele suplimentare de examinare - imagistica prin rezonanță magnetică și computerizată, examenul cu ultrasunete și cu raze X, deoarece acestea vor ajuta la stabilirea unui diagnostic final. În diagnosticul diferențial al coxartrozei față de alte boli ale articulației șoldului, acest articol este extrem de important.












































